Ce este gonartroza?
Gonartroza este o afecțiune degenerativă a articulației genunchiului, caracterizată prin deteriorarea progresivă a cartilajului articular. Aceasta duce la durere, rigiditate, pierderea mobilității și, în cazuri avansate, deformarea articulației. Este frecvent întâlnită la persoanele vârstnice, dar poate apărea și la cei cu traumatisme, obezitate sau predispoziție genetică.
Tipuri
Gonartroza poate fi clasificată în funcție de cauză și localizare, astfel:
1. În funcție de cauză:
- Primară (idiopatică): Apare fără o cauză evidentă, asociată în general cu îmbătrânirea, uzura naturală a articulației și predispoziția genetică.
- Secundară: Se dezvoltă ca urmare a unor factori externi, precum traumatisme, deformări congenitale, obezitate, infecții, boli inflamatorii (artrita reumatoidă) sau alte afecțiuni (ex. gută, hemofilie).
2. În funcție de localizare:
- Gonartroză medială: Afectează compartimentul intern (medial) al genunchiului, fiind cel mai frecvent tip datorită presiunii mai mari pe această zonă.
- Gonartroză laterală: Afectează compartimentul extern (lateral) al genunchiului, mai puțin întâlnită.
- Gonartroză patelofemurală: Implică articulația dintre rotulă (patelă) și femur, provocând dureri la îndoirea sau extinderea genunchiului.
- Gonartroză tricompartimentală: Afectează toate cele trei compartimente ale genunchiului (medial, lateral și patelofemural), fiind cea mai severă formă.
Cauze și factori de risc
Anumiți factori pot crește probabilitatea de a dezvolta gonartroză:
- Obezitatea: Greutatea corporală mare crește presiunea asupra articulației genunchiului, contribuind la uzură.
- Vârsta: Riscul de gonartroză crește odată cu înaintarea în vârstă, în special după 50 de ani.
- Genul: Femeile, mai ales după menopauză, au un risc mai mare din cauza schimbărilor hormonale.
- Activitatea fizică intensă: Suprasolicitarea genunchiului prin sporturi de impact (fotbal, alergare, tenis) sau activități repetitive.
- Profesii solicitante: Muncile care implică genuflexiuni frecvente, ridicarea de greutăți sau statul îndelungat în picioare.
- Slăbiciunea musculară: Mușchii insuficient dezvoltați în jurul genunchiului pot crește presiunea pe articulație.
- Probleme metabolice: Afecțiuni precum diabetul sau tulburările endocrine pot influența sănătatea articulațiilor.
- Istoric de chirurgie la genunchi: Intervențiile anterioare pot afecta structura și funcționalitatea articulației.
Prevenirea sau gestionarea acestor factori poate contribui semnificativ la reducerea riscului de a dezvolta gonartroză.
Simptome gonartroză
Gonartroza se manifestă treptat, iar simptomele pot varia în intensitate în funcție de stadiul afecțiunii. Cele mai comune semne includ:
- Durere la nivelul genunchiului:
- Durere persistentă sau intermitentă, agravată de activități fizice precum mersul, urcatul sau coborâtul scărilor.
- În stadiile avansate, durerea poate apărea și în repaus sau pe timpul nopții.
- Rigiditate articulară:
- Senzație de înțepenire, în special dimineața sau după perioade lungi de inactivitate.
- Dificultate în îndoirea sau întinderea completă a genunchiului.
- Umflături și inflamație:
- Genunchiul poate apărea umflat din cauza acumulării de lichid (efuziune articulară).
- Inflamația poate fi însoțită de senzația de căldură locală.
- Sunete articulare (crepitații):
- Apariția unor zgomote de tip „pocnituri” sau „scrâșnete” la mișcarea genunchiului, cauzate de frecarea oaselor între ele.
- Pierderea mobilității:
- Limitarea treptată a mișcărilor genunchiului, ceea ce poate afecta activitățile zilnice, cum ar fi mersul sau urcatul scărilor.
- Deformarea genunchiului:
- În stadiile avansate, genunchiul poate deveni vizibil deformat, fie în formă de „O” (genum varus), fie în formă de „X” (genum valgus).
- Slăbiciune musculară:
- Mușchii din jurul genunchiului pot deveni mai slabi, ceea ce duce la instabilitate articulară și senzația că genunchiul „cedează”.
- Durere la schimbările meteo:
- Sensibilitatea crescută la frig sau umiditate poate intensifica durerea.
Când să consulți un medic?
Dacă durerea și rigiditatea persistă, afectează activitățile zilnice sau apar simptome precum deformarea articulației, este esențial să consulți un medic specialist pentru evaluare și tratament. Diagnosticarea precoce poate preveni progresia bolii.
Diagnosticul gonartrozei
Diagnosticul gonartrozei implică o combinație de evaluare clinică, investigații imagistice și analize de laborator, pentru a determina gradul de afectare articulară și a exclude alte afecțiuni.
1. Istoricul medical și examinarea clinică:
- Discuția cu pacientul: Medicul întreabă despre simptome (durere, rigiditate, umflare), activitățile care le agravează, istoricul de traumatisme sau alte afecțiuni.
- Examinare fizică:
- Palparea genunchiului pentru a identifica sensibilitatea, crepitațiile sau prezența lichidului.
- Testarea mobilității și a stabilității articulației.
- Observarea eventualelor deformări sau modificări de postură.
2. Investigații imagistice:
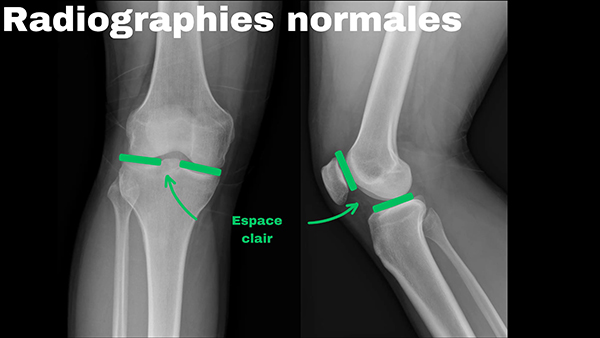
- Radiografia:
- Este cea mai utilizată metodă pentru diagnosticarea gonartrozei. Evidențiază:
- Îngustarea spațiului articular (indicând pierderea cartilajului).
- Formarea osteofitelor (ciocuri osoase).
- Scleroza osoasă (întărirea osului subcondral).
- Poate ajuta la stadializarea bolii (de la ușoară la severă).
- Este cea mai utilizată metodă pentru diagnosticarea gonartrozei. Evidențiază:
- RMN (Rezonanță Magnetică Nucleară):
- Este utilizat în cazurile complexe pentru a evalua mai detaliat țesuturile moi (cartilaj, ligamente, meniscuri).
- Poate detecta leziuni precoce care nu apar pe radiografii.
- Ecografia articulară:
- Permite vizualizarea lichidului articular și a inflamației sinoviale.
3. Analize de laborator:
- Analiza lichidului sinovial:
- Prelevarea lichidului articular prin artrocenteză poate ajuta la excluderea altor cauze, cum ar fi infecțiile sau artrita inflamatorie (ex. guta).
- Analize de sânge:
- Sunt utile pentru a exclude alte boli care pot mima simptomele gonartrozei, cum ar fi artrita reumatoidă sau infecțiile.
4. Teste suplimentare:
- Scintigrafia osoasă:
- Utilizată rar, pentru a diferenția gonartroza de alte afecțiuni osoase.
- CT (Tomografie Computerizată):
- Poate fi utilizată pentru detalii suplimentare, mai ales în cazurile de deformări complexe.
Tratamentul gonartrozei
Tratamentul gonartrozei variază în funcție de severitatea bolii și de nevoile fiecărui pacient. Scopul este reducerea durerii, îmbunătățirea funcției articulației și prevenirea progresiei afecțiunii.
1. Tratament conservator (non-chirurgical):
Acesta este prima linie de tratament și include:
a) Măsuri generale:
- Pierderea în greutate: Reduce stresul asupra genunchiului și încetinește progresia bolii.
- Exerciții fizice și kinetoterapie: Îmbunătățesc mobilitatea, întăresc mușchii din jurul genunchiului și reduc durerea.
- Exerciții recomandate: înot, ciclism, gimnastică ușoară.
- Modificarea activităților: Evitarea mișcărilor repetitive sau a celor care pun presiune mare pe genunchi (ex. statul prelungit în picioare).
b) Medicamente:
- Analgezice: Paracetamol sau medicamente antiinflamatoare nesteroidiene (AINS) pentru reducerea durerii și inflamației.
- Suplimente cu condroitină și glucozamină: Pot contribui la menținerea sănătății cartilajului în stadiile incipiente.
- Injecții intra-articulare:
- Acid hialuronic: Lubrifiază articulația și reduce durerea.
- Corticosteroizi: Ameliorează temporar inflamația și durerea.
- Plasma bogată în trombocite (PRP): Stimulează regenerarea țesuturilor.
c) Orteze și dispozitive ajutătoare:
- Genunchiere sau orteze pentru stabilizare.
- Baston sau cadru pentru a reduce presiunea asupra genunchiului.
2. Tratament minim invaziv:
- Artroscopia: O procedură chirurgicală minim invazivă pentru a curăța articulația, eliminând fragmentele de cartilaj deteriorat. Este utilă în stadiile incipiente.
3. Tratament chirurgical:
Recomandat pentru cazurile avansate, când durerea și disfuncția articulară sunt severe:
- Osteotomia: Reconfigurarea oaselor pentru a redistribui greutatea pe genunchi.
- Proteza de genunchi (artroplastia):
- Se înlocuiește articulația deteriorată cu una artificială.
- Poate fi totală (înlocuirea completă) sau parțială (doar un compartiment).
- Este o soluție durabilă pentru reducerea durerii și recăpătarea mobilității.
4. Tratament complementar:
- Terapie fizică: Electroterapia, ultrasunetele sau laserul pot reduce inflamația și durerea.
- Terapia biologică: Tratamentul cu celule stem pentru regenerarea cartilajului (în studiu pentru gonartroză).
- Acupunctura: Poate ajuta la ameliorarea durerii în unele cazuri.
5. Modificări ale stilului de viață:
- Dietă sănătoasă: Bogată în antioxidanți și antiinflamatoare naturale (fructe, legume, pește gras).
- Evitarea fumatului și alcoolului: Ambele pot accelera degenerarea articulară.
Alimente nepermise în gonartroză
În gonartroză, dieta joacă un rol important în reducerea inflamației și menținerea unei greutăți corporale sănătoase. Există anumite alimente care ar trebui evitate sau consumate cu moderație deoarece pot contribui la inflamație sau la acumularea de kilograme în plus, crescând presiunea asupra articulațiilor afectate.
- Alimente bogate în zaharuri rafinate: Dulciurile, băuturile carbogazoase, prăjiturile și alte produse cu zahăr adăugat pot crește inflamația și favoriza acumularea de grăsimi.
- Carbohidrați rafinați: Pâinea albă, pastele din făină albă, produsele de patiserie și alte alimente procesate pot contribui la creșterea nivelului de inflamație.
- Grăsimi nesănătoase: Grăsimile trans, găsite în alimente prăjite, produse de fast-food și margarine, trebuie evitate, deoarece sunt asociate cu inflamația sistemică.
- Carne roșie și procesată: Carnea roșie (ex. vită, porc) și produsele procesate (mezeluri, cârnați) pot conține compuși inflamatori precum grăsimi saturate și nitriți.
- Lactate grase: Lactatele integrale, precum smântâna, brânza grasă sau untul, conțin grăsimi saturate care pot amplifica inflamația.
- Alimente bogate în sare: Sarea în exces poate contribui la retenția de apă, care poate agrava inflamația și senzația de umflare. Evită produsele conservate, snacks-urile sărate și murăturile excesiv de sărate.
- Alcool: Consumul excesiv de alcool poate agrava inflamația și interferează cu procesul de vindecare și regenerare.
- Alimente prăjite și procesate: Cartofii prăjiți, chipsurile, snacks-urile și alte alimente prăjite conțin compuși inflamatori produși în timpul procesului de gătire la temperaturi ridicate (ex. acrilamida).
- Grăsimi saturate: Untura, untul, carnea grasă și alimentele prăjite în exces sunt bogate în grăsimi saturate care favorizează inflamația.
Antiinflamatoare pentru gonartroză
Antiinflamatoarele sunt frecvent utilizate în tratamentul gonartrozei pentru a reduce durerea și inflamația asociate afecțiunii. Acestea pot fi administrate sub diferite forme, în funcție de severitatea simptomelor și de răspunsul pacientului la tratament:
- Antiinflamatoare nesteroidiene (AINS):
- Ajută la reducerea inflamației și a durerii. Sunt eficiente în special în stadiile ușoare și moderate ale gonartrozei.
- Disponibile sub formă de comprimate, geluri, creme sau plasturi care se aplică direct pe zona afectată.
- Antiinflamatoare topice:
- Se aplică local pe genunchi pentru a reduce inflamația și durerea fără a afecta întregul organism. Sunt o opțiune bună pentru persoanele care nu tolerează tratamentele orale.
- Injecții intra-articulare:
- Corticosteroizi: Oferă o reducere rapidă a inflamației și a durerii severe, dar efectele sunt temporare. Se utilizează în cazurile acute sau când alte metode nu funcționează.
- Terapia cu acid hialuronic: Reduce inflamația și ajută la lubrifierea articulației, ameliorând durerea și îmbunătățind mobilitatea.
- Terapie fizică și metode complementare:
- În combinație cu antiinflamatoarele, terapia fizică (electroterapie, ultrasunete) poate reduce inflamația și durerea fără efecte secundare sistemice.
- Modificări ale dietei:
- Consumul de alimente cu proprietăți antiinflamatoare, cum ar fi peștele gras, nucile, turmericul, ghimbirul și legumele bogate în antioxidanți, poate susține tratamentul medicamentos.
Cele mai bune pastile pentru gonartroză
Cele mai bune pastile pentru gonartroză depind de simptomele fiecărui pacient, de stadiul bolii și de alte condiții de sănătate. Iată principalele categorii de medicamente utilizate:
- Analgezice simple: Acestea sunt recomandate pentru reducerea durerii, mai ales în stadiile incipiente ale gonartrozei. Sunt eficiente pentru ameliorarea disconfortului fără a trata cauza bolii.
- Antiinflamatoare nesteroidiene (AINS): Aceste medicamente reduc atât durerea, cât și inflamația din articulația genunchiului. Sunt utilizate frecvent în episoadele de inflamație acută sau durere intensă. AINS pot fi administrate sub formă de pastile sau topice (creme, geluri).
- Inhibitori selectivi de COX-2: Aceștia sunt o variantă modernă de AINS care oferă beneficii antiinflamatoare cu un risc mai mic de efecte secundare gastrointestinale.
- Suplimente pentru sănătatea cartilajului: Glucozamina și condroitina sunt suplimente utilizate pentru a susține sănătatea cartilajului și a încetini degradarea acestuia. Deși efectele lor pot varia, sunt bine tolerate pe termen lung.
- Relaxante musculare: Pot fi recomandate pentru ameliorarea tensiunii musculare asociate cu durerile de genunchi.
- Medicamente pentru durerea cronică: În cazurile severe, pot fi utilizate medicamente care acționează asupra sistemului nervos pentru a controla durerea cronică.
- Antidepresive sau anticonvulsivante: În unele cazuri, sunt prescrise pentru gestionarea durerii neuropatice sau cronice asociate cu gonartroza avansată.
Consultarea unui medic specialist este esențială pentru a stabili cea mai potrivită schemă de tratament, adaptată stadiului bolii și stării generale de sănătate. Efectele secundare și interacțiunile medicamentoase trebuie monitorizate cu atenție.